Por Valentina Rodríguez y Alejandra Pérez
Ilustraciones: Emilia Salazar
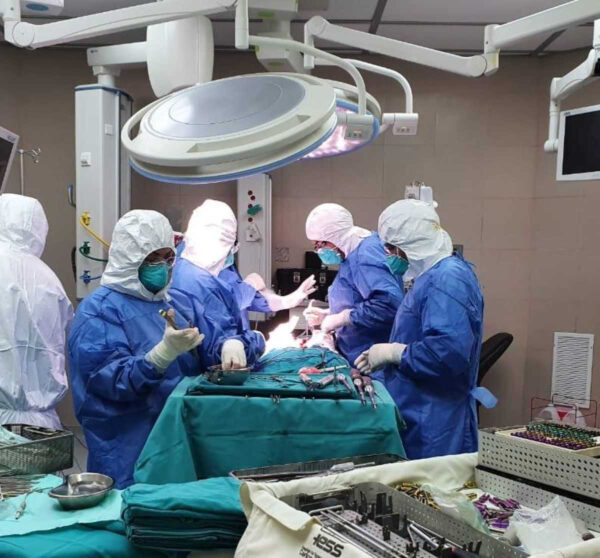
Desde hace al menos un lustro, trabajan alrededor de 70 horas a la semana, con turnos que superan las 24 horas seguidas; cumplen las responsabilidades de un médico asistencial pero no constan en nómina, no reciben salario ni beneficios de ley. Conseguir el título de médico en Ecuador se ha convertido para muchos en una condena de cuatro años obligados a ejercer un trabajo de alto riesgo, con menos de 90 horas de descanso a la semana y con el peso de la inestabilidad económica, familiar y laboral.

Cuando Johana cursaba el cuarto semestre del posgrado de Ginecología de la PUCE le detectaron un embarazo de alto riesgo por un hematoma que le condenó a reposo absoluto de inmediato. El médico le dijo que debía escoger entre su vida y la de su bebé, o el posgrado, así que Johana no tuvo otra salida que renunciar. Los certificados médicos confirmaron el peligro que corrían las vidas de madre e hijo, pero las autoridades universitarias decidieron negarle el tiempo de permiso médico que está contemplado en la Norma Técnica para Formación de Especializaciones en el campo de la Salud. “Si me hubiesen dado el periodo de reposo suficiente, el hematoma se habría reabsorbido”, cuenta Johana, con frustración. La administración hospitalaria incluso podía permitirle arreglar su horario para que sus jornadas diarias fueran reducidas, considerando su delicada situación. El siguiente año podrá reintegrarse al posgrado si así lo decide, pero la beca está perdida, así que deberá autofinanciarse.
***
En 2017, Eduardo y Gabriela se mudaron a Quito para empezar sus posgrados en Traumatología y Anestesiología, respectivamente, pero la falta de tiempo y dinero les obligó a fragmentar su núcleo familiar. La pareja tuvo que dejar a su hija de 3 años al cuidado de sus abuelos, en Chone. Los estudios exigían alrededor de 100 horas de dedicación a la semana y su economía comenzó a depender de sus ahorros y de los 1 200 dólares de la beca de Gabriela. Con ese dinero, cubrían su manutención y las cuotas del posgrado de Eduardo, por un total de más de 30 mil dólares. Solo una vez por mes, el viernes que ambos coincidían después de su turno, podían viajar para pasar con su hija el fin de semana.
Pero el viernes de visita de marzo del 2018 fue el último para Gabriela. Ambos llevaban más de 30 horas sin descanso cuando emprendieron viaje desde Quito tan pronto terminaron sus respectivos turnos en el hospital. Cerca de llegar a su destino, sufrieron un accidente. Eduardo quedó con una fractura de clavícula expuesta y ella murió en el acto.
***
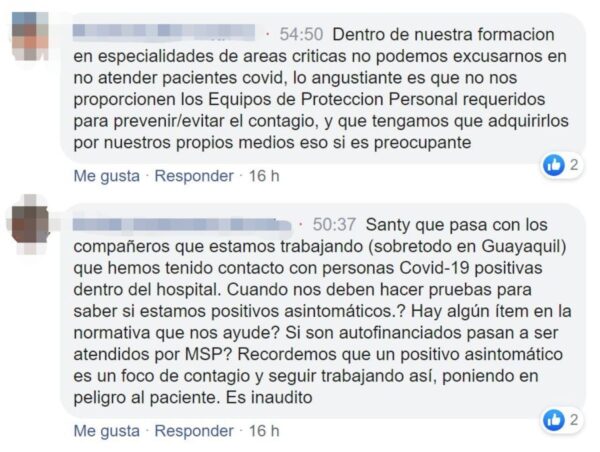
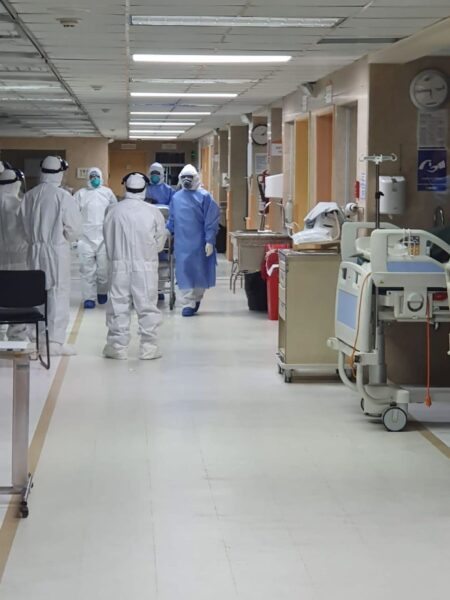
Melissa se contagió de covid-10 el 16 de abril del 2020. Había compartido una jornada de trabajo con una especialista que había regresado ese día de sus vacaciones en el extranjero. Al terminar esa jornada, las autoridades del Hospital Baca Ortiz, en Quito, se percataron del riesgo que implicaba la presencia de la doctora, de modo que la enviaron a cuarentena. Pero Melissa y sus compañeros nunca fueron notificados del riesgo que corrieron y el hospital todavía no había dotado de protección a los residentes. La noticia llegó una semana después por un rumor que advertía que aquella doctora dio positivo para el nuevo coronavirus.
Melissa cuenta que el hospital nunca emitió un comunicado oficial ni incluyó en sus protocolos a los residentes. Ante la falta de directrices, ella acudió por su iniciativa al Baca Ortiz y supo que por su condición de posgradista tampoco estaba incluida en el cerco epidemiológico del hospital. La enviaron a hacer cuarentena tras cinco horas de espera y sin tomarle una muestra para saber si se había contagiado, aunque ya presentaba síntomas leves. Al poco tiempo empeoró, pero en el hospital le dijeron que debía llamar al 171. A Melissa le había quedado claro que esa casa de salud no se haría responsable de su caso, así que tuvo que tratar y diagnosticar la enfermedad con su seguro de salud privado y gastando su dinero. Durante 15 días fue internada en una clínica privada de donde salió curada el 1° de mayo del 2020. Melissa dice que lo único que hizo el hospital fue llamar a averiguar por su salud periódicamente y, ante su insistencia, le hicieron la tercera y última prueba covid-19 que exige el protocolo antes de regresar a trabajar.
Eduardo, Gabriela, Johana, Melissa, Nancy, Carlos o Gabriel. Los cientos de médicos posgradistas ecuatorianos han sido tratados como héroes durante la emergencia sanitaria por la covid-19. Sin embargo, llevan años trabajando durante alrededor de 70 horas semanales, hacen dos turnos de 24 horas, alrededor de 20 horas de trabajo asistencial, pero carecen de acceso a protocolos de bioseguridad y sus derechos laborales son vulnerados día tras día. Ahora, muchos de ellos ven perder la batalla contra la covid-19 a sus amigos, maestros y pacientes. “Más allá de una declaración formal de que son los héroes del país en este momento, tiene que verse reconocido su trabajo con la garantía de la remuneración, eso es lo básico que cualquier persona requiere”, nos dijo Freddy Carrión, Defensor del Pueblo.
La norma y el castigo

El nuevo coronavirus es solo una más de sus preocupaciones. Johanna, la residente que tuvo que abandonar su posgrado por su delicado embarazo, recuerda que en la Maternidad Isidro Ayora –la más importante de la capital ecuatoriana– sintió muchas molestias por los frecuentes olores a cañería que percibía durante sus jornadas de trabajo. Eso ocurrió varios meses antes de que se desatara la pandemia. Había visto cucarachas en las habitaciones de las pacientes, en los pasillos, en los salones; cuenta que había más pacientes que las que podían atender los médicos; la puerta de un baño donde descansan los residentes no se cerraba y muy pocas veces reemplazaban las sábanas de algunas camas. Por todo eso, Johanna pidió a las autoridades universitarias que tutelaban sus estudios de posgrado que la asignaran al Patronato San José, pero le negaron el traslado. Le dijeron que en todas las casas de salud había la misma cantidad de trabajo y que “como estudiantes de posgrado no tenemos derecho a calamidades ni a enfermarnos, que los certificados para nosotros no son válidos”.
Ahora, algunos posgradistas casi agradecen que durante la emergencia sanitaria se hayan suspendido sus actividades asistenciales y que hagan solo un turno de 24 horas cada cuatro o cinco días. Pero, aunque esto ha aliviado en algo sus jornadas, cargan ya con las consecuencias físicas y mentales de la crisis.
La historia del accidente en el que falleció Gabriela no es la única de ese tipo entre los posgradistas de Medicina. “Muchos han sufrido accidentes y han tenido que resolverlo con favores de colegas, por su cuenta en la salud pública o pagando en la privada”, cuenta Luis Fernando, residente de tercer año (R3) en Traumatología.
“Perdón, pero estoy cansada. Me duermo en las clases, me duermo en la cirugía, manejando, con la familia. Un ser humano que no descansa bien no puede estar al cien por ciento”, confiesa Michelle, R2 de Cirugía General. Un día, después de cumplir 30 horas de trabajo seguidas, estaba tan agotada que se durmió conduciendo. Solo el choque con el carro de enfrente la despertó. El rostro y la voz de Michelle revelan miedo, vergüenza y culpa. “Me imaginaba qué hubiera pasado si una persona cruzaba por ahí”. Aunque el golpe fue menor y no hubo víctimas, ella es consciente de que su salud y la de los otros peligra por el cansancio que provoca la excesiva carga laboral.

Aunque hace tres siglos la jornada de 40 horas semanales es un derecho en casi todo el mundo, la Norma Técnica para Formación de Especializaciones en el campo de la Salud de Ecuador exige a los posgradistas cumplir 24 horas más de trabajo, es decir, 64 horas semanales de “actividades asistenciales” en hospitales, sin derecho a remuneración ni beneficios de ley. Además, exige 16 horas para “actividades docentes y académicas”, es decir, para recibir clases. En total, la norma dicta 80 horas semanales de dedicación, dejando 88 horas de tiempo libre a la semana para actividades vitales como dormir lo mínimo aconsejable (6 horas al día), comer (2 horas diarias), transportarse (2 horas al día) y estudiar (mínimo 1 hora diaria de estudio por su cuenta). Así, les quedan tan solo 11 horas libres a la semana, o sea, menos de 2 horas diarias. “Después de una guardia estás cansado. Más que ayuda puedes llegar a ser un riesgo”, explica Miguel, residente de tercer año de Anestesia.
Sin embargo, los testimonios revelan una realidad aún más exigente que lo que dicta la norma. Algunos hospitales o especialidades exigen que después de la guardia de 24 horas, el posgradista se quede haciendo sus horas diarias de trabajo asistencial, que dura alrededor de 6 horas, lo que termina en una jornada de 30 horas seguidas. Gabriel, residente de Pediatría, cuenta que los descansos en las guardias son escasos porque hay mucha demanda de pacientes durante la noche y no cuentan con relevos. “No estamos haciendo nuestro trabajo al 100%, más allá de la buena voluntad que tengamos”, dice Gabriel. Además, explica que está expuesto a diferentes tipos de castigos dentro del hospital si no cumple con estas prácticas que violentan sus derechos pero que están naturalizadas. Las amenazas incluyen hacer tiempo asistencial extra o comprar comida para todo el personal de servicio. Según él, también pesa mucho la jerarquía que existe entre médicos. “Todos deberíamos tener el mismo trato porque todos vamos a llegar al mismo nivel”, reclama.
El eslabón invisible

“Se los considera héroes, pero sin un debido reconocimiento y protección adecuada es como ir a una guerra con los ojos vendados y sin fusil, lamentablemente van a ser los primeros caídos”, dijo Freddy Carrión, Defensor del Pueblo, respecto de la situación de los posgradistas durante la pandemia.
Melissa, la residente contagiada de covid-19 en el Baca Ortiz, saca conclusiones: “Uno espera contagiarse porque estaba atendiendo pacientes, cumpliendo su vocación, pero yo me contagié por una irresponsabilidad en el manejo de los protocolos de la pandemia, eso es lo más triste”.
El 11 de marzo, Carolina, R3 de Cirugía Pediátrica, pidió materiales de protección a su hospital, pero los insumos llegaron alrededor del 20 de marzo, “ya cuando muchos estábamos contagiados ”. Sin embargo, Carolina y sus colegas no esperaron a que llegara la protección del hospital. Compraron las mascarillas N95 por su cuenta, pero al jefe de Docencia le molestaba que las usaran porque “asustaban a la gente”. Este mismo médico murió por covid-19 a mediados de abril. Su propio descuido le costó la vida, explica Carolina, quien superó los síntomas de covid en un fin de semana y sin darse cuenta, pues lo confundió con dengue. Se enteró de que había sido contagiada con el nuevo coronavirus porque días después sus compañeros cayeron enfermos y se hizo claro que había una ola de contagios. Incluso su colega embarazada -a quien días antes no le dieron licencia para permanecer en casa- estuvo en Cuidados Intensivos.
En cambio, Víctor, residente de cuarto año en Medicina Interna que llevaba 45 días atendiendo pacientes covid-19 en la sala de emergencias de su hospital en Guayaquil, se contagió a pesar de tener las protecciones debidas y de seguir todas las medidas de seguridad. No tuvo complicaciones y al sexto día ya no tenía síntomas, pero experimentó el temor de morir lejos de sus seres queridos. “Ha sido fuerte ver gente que trabaja contigo y que con todas las protecciones, de un rato a otro, cae. Te da miedo de que te pase a ti lo mismo. Con esta enfermedad nunca sabes lo que va a pasar. Hay pacientes que llegan críticos y se recuperan, otros que entran bien y no salen vivos”.
Santiago Zúñiga, presidente de la Asociación Ecuatoriana de Médicos Posgradistas (Asemp), dice que no es posible tener cifras de médicos posgradistas cotagiados debido a esta invisibilidad que opera sobre ellos. Él ha hecho oír su voz desde el 2018 ante las autoridades del Ministerio de Salud, la Asamblea Nacional, el Ministerio del Trabajo y otras entidades públicas. Las redes sociales de la ASEMP recogen también las voces de decenas de posgradistas que llevan meses exigiendo respeto a sus derechos.
Las luces al final del túnel son, por ahora, una investigación abierta por la Defensoría del Pueblo el 4 de mayo y unas líneas en la aprobada Ley Orgánica de Apoyo Humanitario. El proceso de investigación defensorial arrancó con un documento que solicitaba información al Ministerio de Salud, al Instituto de Fomento al Talento Humano (institución que días después fue eliminada por el Gobierno), el Ministerio del Trabajo y el Instituto Ecuatoriano de Seguridad Social, sobre los horarios, actividades y remuneración de los posgradistas. Cada institución tenía 15 días para contestar; sin embargo, ha pasado casi un mes y no hay respuestas.
En la Ley Orgánica de Apoyo Humanitario, se ofrece pagar por los servicios de los posgradistas, sin embargo, la propuesta deja muchos cabos sueltos. ¿De dónde saldrá el presupuesto y cómo se determinarán los horarios, las funciones, los beneficios de seguridad social y otros que la ley exige? ¿Qué ocurrirá con la devengación de los posgradistas becados por el Estado? ¿Cuál es el futuro de las próximas generaciones de posgradistas?
Aunque pedimos entrevistas con personal del Ministerio de Salud para saldar nuestras dudas, hasta el cierre de este reportaje no tuvimos respuestas.
La salud sin salud

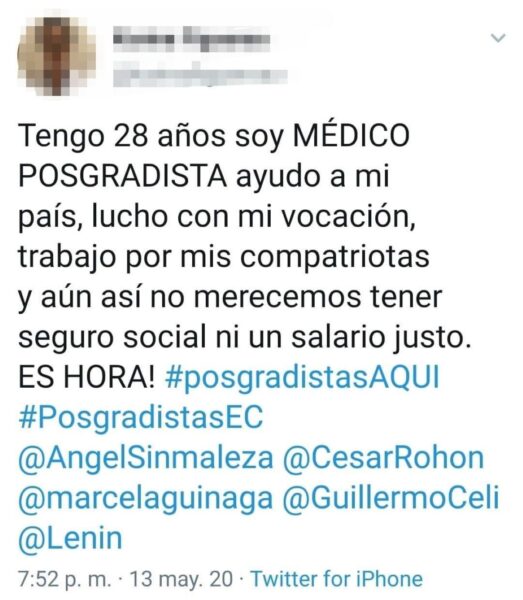
Los posgradistas son médicos destacados elegidos entre miles de aspirantes que superan un fuerte reto académico para ser admitidos. La Pontificia Universidad Católica del Ecuador (PUCE) tiene 1 003 estudiantes de posgrados médicos en sus 15 especialidades. 666 son autofinanciados y 196 son devengantes, es decir que tienen a casi el 30% de los 3 500 posgradistas de todo el país. Aquí aplican, en promedio, 10 aspirantes por cupo en especialidades como Pediatría, Ginecología, Gastroenterología y Anestesiología. En el 2019 se postularon 2 000 aspirantes para 238 vacantes.
“Ser admitido en un posgrado toma varios intentos fallidos en diferentes universidades nacionales e internacionales, y en promedio después de dos o tres años de esfuerzos”, nos dijo Santiago Zúñiga. Pero, paradójicamente, todo este cúmulo de esfuerzos parece desconectado de cualquier escenario saludable. Los mismos ciudadanos que entregan años de su vida para aprender a cuidar de la salud pública no gozan de buena salud durante sus procesos de especialización y ponen en riesgo la salud de sus pacientes.
“Los hospitales y las universidades no se dan cuenta de que tenemos vida fuera del posgrado”, exclama Nancy, posgradista de Emergencias y Desastres. Ella es madre de dos niñas de menos de 10 años. Por sus estudios tiene poco tiempo para su familia y las autoridades le han negado los permisos cuando sus niñas han enfermado. “Esa es la mentira predilecta de los residentes”, le han dicho varias veces. Los desaires se acumularon hasta reflejarlo en su salud mental. Sufrió ataques de ira y ansiedad y tuvo que buscar ayuda psiquiátrica. “Pasaba llorando, no me podía concentrar en el hospital y para colmo tenía turnos terribles”. Pero también le han negado permisos para asistir a sus citas con el psiquiatra. En el mejor de los casos, le han permitido ausentarse solo por una hora, así que, finalmente, tuvo que dejar de lado sus tratamientos.
Carolina se ha separado de su familia dos veces en los tres años que lleva de posgrado. En 2017 empezó sus estudios en Guayaquil dejando a su hijo de menos de un año al cuidado de su mamá en Quito, pero tres meses después su madre murió. Le concedieron cinco días de calamidad doméstica que le alcanzaron para enterrarla y mudar a su hijo a Guayaquil. A mediados del 2019 por fin pudo reunirse con su esposo en la misma ciudad, pero el 13 de marzo del 2020, la pandemia obligó a Carolina a despedirse nuevamente de su esposo y de su hijo sin la certeza de un reencuentro. Víctor, residente de cuarto año de Medicina Interna, confiesa que extraña compartir con su hijo su afición por el fútbol. “La familia se lleva el cansancio, el mal humor y la falta de tiempo. Yo a veces llego a mi casa y solo digo ¡No quiero saber nada!”, reconoce Michelle.
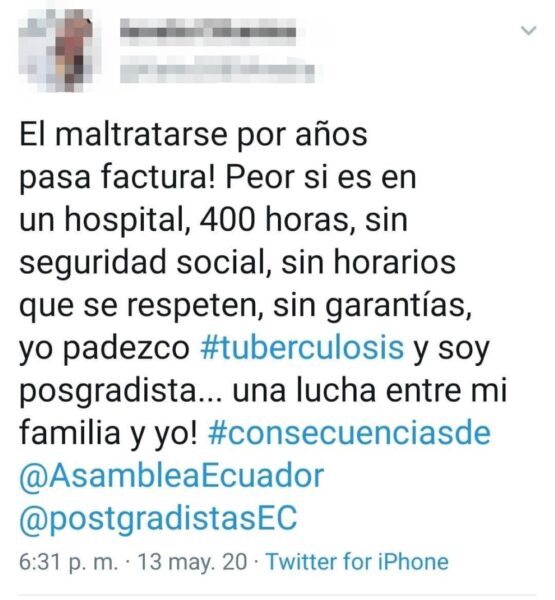
La falta de dinero orilló a Luis Fernando, R3 de Traumatología, a conducir Uber. Completa una rutina semanal de 135 horas de trabajo: 50 como conductor de Uber, más de 70 como residente y más de 15 como estudiante. El resultado de menos de 33 horas de descanso a la semana ha afectado su salud mental y física y ahora sufre de ansiedad, depresión y pérdida de peso. “¡Somos seres humanos, tenemos familias detrás y no estamos recibiendo un trato digno!, exclamó.
Se estima que hay alrededor de 70 posgradistas haciendo Uber, según un mapeo en redes sociales de la Asemp. Otros consiguen una oportunidad para ejercer como médicos generales, haciendo guardias en clínicas privadas. Todos ellos tienen al menos dos trabajos, el que paga las cuentas y el que ejercen gratis a cambio del título de posgrado. “No existimos para el Ministerio del Trabajo porque no somos servidores públicos de salud”, nos dijo Carlos, residente de cuarto año en Emergencias. En su día a día están a cargo de pacientes y realizan procedimientos sin acompañamiento, solo con la supervisión de uno o dos médicos tratantes que se apoyan en ellos para cubrir la falta de personal médico. Así atienden a veces hasta a 120 pacientes que coinciden en un solo turno.
“Los hospitales no se manejan con médicos asistenciales -reflexionó Eduardo-, sino con médicos posgradistas. No están los posgradistas y ese hospital no se mueve. Un médico asistencial recibe los derechos de un trabajador que nosotros no tenemos”.
“Existen casas de salud donde solo hay tratantes de llamado, no de planta”, cuenta Eduardo. En esos casos, el posgradista recibe la guía del especialista por teléfono para realizar el diagnóstico, tratamiento no quirúrgico y proceso administrativo. El tratante solo es contratado para las cirugías, explica.
El criterio profesional de los posgradistas de más alto nivel (R3 o R4) dicta las funciones de los tratantes, según contó Carlos. Luego, los residentes dividen las tareas entre sus colegas de menor nivel.
En Ecuador -a diferencia de otros países como Perú, México y España- no existe un manual que especifique los procedimientos que pueden realizar según su nivel y habilidades. “Es un golpe porque cuando te gradúas de médico, luego de seis años de estudio, tesis y uno de rural, te sientes un adulto, tienes responsabilidades de adulto, cuidas vidas de otras personas, pero sin ingresos te ves orillado a acudir a otras personas para financiarte”, se lamenta Miguel.
“La covid-19 encontró al Ecuador con un sistema de salud deficitario, con presupuesto recortado. En marzo de 2019 se despidió a más de 2 500 trabajadores del personal de salud, es decir, venía en crisis y el coronavirus lo que hizo es agravarlo mucho más -explica el defensor Carrión-; eso nos deja como lección que el sistema de salud es prioritario, no es algo con lo que se pueda jugar ni negociar”.
Dos caras de la precariedad
“Autofinanciado o devengante”. Esta es la etiqueta invisible que llevan estos trabajadores de la salud desconocidos por el sistema. Están unidos por las desfavorables condiciones en las que ejercen el mismo trabajo, pero divididos por la forma de financiar su vida como posgradistas.
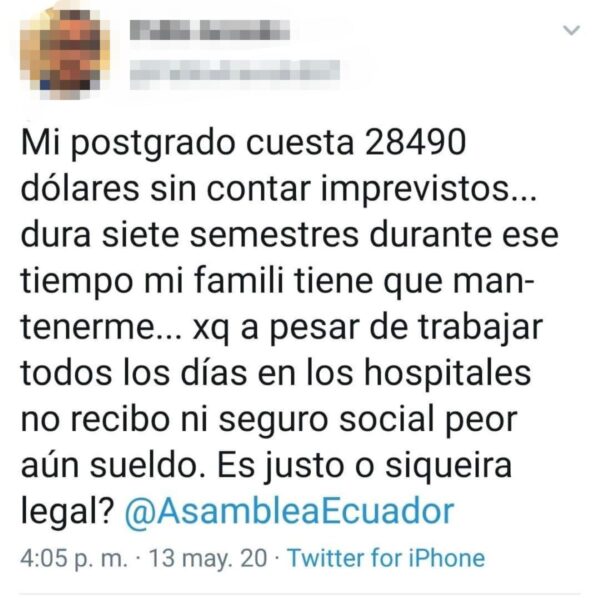
Cuatro años sin ingresos, sin seguridad social y con una deuda a cuestas de entre 20 y 30 mil dólares por su posgrado son algunos de los ingredientes de la realidad que viven los 1 700 posgradistas “autofinanciados” del país, de acuerdo con cifras de la Asemp. Muchos de ellos son jóvenes de entre 28 y 35 años. En el mejor de los casos dependen económicamente de un tercero, sea uno de sus padres, su cónyuge o algún otro familiar. Los menos afortunados recurren a préstamos estudiantiles de más de 20 mil dólares o buscan un trabajo adicional que pone en mayor riesgo su salud.
Los devengantes, en cambio, son becarios del Estado -sea del Ministerio de Salud o del Instituto Ecuatoriano de Seguridad Social- que deben pagar su beca al terminar su especialidad, con el doble de años con respecto a lo que haya durado su posgrado. Carlos lamenta que deban hacerlo en cualquier lugar del país, de acuerdo con sorteos que no toman en cuenta sus relaciones afectivas ni sus condiciones socioeconómicas. El título de doctor llega una vez que cumplen con sus años de devengación, así que, si el Estado tarda en sortear una plaza, quedan en suspenso como médicos generales, aunque ya hayan terminado su posgrado, dijo Carlos.
Carrión nos confirmó que la Defensoría del Pueblo tramita varias denuncias de posgradistas que han terminado sus estudios pero que siguen a la espera del sorteo de una plaza para devengar su beca.
Carlos y sus compañeros becarios denunciaron públicamente que en plena emergencia sanitaria, mientras cumplían con su trabajo en primera línea frente a la covid-19, el Instituto de Fomento al Talento Humano (IFTH) llevaba meses de retraso en el pago de su estipendio. El 25 de mayo del 2020 hicieron plantones en Quito, Cuenca, Macas y Loja para reclamar por esos pagos, pero hasta el cierre de este reportaje no los han recibido. El pasado 8 de mayo, el IFTH fue disuelto por el Gobierno mediante el Decreto 1040, junto con otras entidades públicas, aumentando la incertidumbre.
Los médicos posgradistas en Ecuador buscan especializarse para cuidar de la salud de miles de ecuatorianos, invierten miles de dólares en sus posgrados pero sienten que su salud física y mental se deteriora vertiginosamente. Sienten que las instituciones encargadas de velar por su bienestar les han dado la espalda y que eso perjudica a todo el sistema de salud en Ecuador. Las más de diez historias recogidas en este reportaje evidencian años de invisibilidad y de derechos fundamentales vulnerados por el mismo sistema que tiene la obligación de protegerlos para proteger la salud de toda la población. ¿Cómo pueden los médicos curar y salvar vidas si su propia salud está en permanente riesgo?
































Los mejores sistemas cuidan de su tesoro cerebral y diseñan incentivos que fortalezcan su capacidad. No descuidan de su formación. Existen apoyos en la carga horaria, permisos para robustecer su familia, tienen un control psico_ medico, son tratados como seres humanos con sus protecciones, elevan sus criterios y generan las revistas médicas y salud mental, la recreación es de importancia, reciben un reconocimiento personal, comunitario y un poco más, como dedicar su esfuerzo para atender lo que conoce acordé a su preparación y tendencias. Capacitación, capacitador no como exigencia sino como incentivo, y ser parte de un comité de fortalecimiento médico y velar por las nuevas generaciones con ética lógica y correcta como seres humanos de la nueva dimensión, por cierto realizar nuevos estudios económicos para equilibrar sus necesidades acordes a sus aportes a la sociedad, comunidad. LA SALUD ES LA BASE DE UNA COMUNIDAD EN PROSPERIDAD HONESTA Y RESPONSABLE. VIVA LA SALUD ECUATORIANA!!
Excelente articulo